Vi udfolder lidelsen, som rammer tusindvis af kvinder.
Vulvodyni er en diagnose du får, hvis du har haft smerter i vulva i mere end 3 måneder og lægen ikke kan finde andre årsager til smerten. “Vulvo” er latinsk for vulva, de ydre, kvindelige kønsorganer og “dyni” betyder smerter. Altså: Smerter i vulva. Alle andre konkrete årsage til smerterne skal udelukkes, før diagnosen vulvodyni stilles.
Hvordan smerten opfattes, hvornår den kommer, hvor længe den varer, hvor den er lokaliseret, graden af smerte, og hvad der udløser smerten varierer fra kvinde til kvinde.
Det er vigtigt at understrege, at vulvodyni er en fysisk lidelse, der også kan have psykologiske følgevirkninger.
Vi ved ikke med sikkerhed, hvad vulvodyni kommer af, og der findes desværre ikke én behandling, som hjælper alle. For nogle forsvinder smerterne af sig selv igen, og for andre kræver det længerevarigende behandling.
Vulvodyni er en kompleks lidelse og i virkeligheden en samlebetegnelse. Derfor kan den vise sig meget forskellig fra kvinde til kvinde. Vulvodyni hos den enkelte kan være meget sammensat og der kan være flere årsage. Der kan også være andre sygdomme eller lidelser tilstede som har indvirkning på vulvodynien. Derfor behandles vulvodyni multidisciplinært ved at der tilbydes forskellige typer af behandling. Der findes ikke en ”one-fits-all” og der bør skræddersyes en behandlingsplan for den enkelte. F.eks. hvis du har problemer med spændte muskler i bækkenbunden eller myoser vil det give mening at starte med fysioterapi, ofte sammen med anden behandling1 .
Heldigvis kan de fleste få det bedre. Derfor er det vigtigt, at du opsøger læge.
På denne siden kommer vi ind på:
- Sådan stiller lægen diagnosen
- Former for vulvodyni
- Hvorfor får nogle vulvodyni?
- Andre årsager til underlivssmerter og smerter ved samleje
Sådan stiller lægen diagnosen
Oftest er det en gynækolog, der udreder for vulvodyni.
For at stille diagnosen vulvodyni skal du have haft smerter i vulva i mere end 3 måneder. Det er også vigtigt, at lægen har udelukket alle andre mulige årsager til smerten som for eksempel en bakterie- eller svampeinfektion.
Ved fysiske undersøgelser kan man ved vulvodyni som oftest ikke se, at der er noget unormalt andet end, at nogle områder kan blive røde, og det svier og brænder ved let berøring. En læge med kendskab til vulvodyni vil måske lave en vatpindtest, hvor forskellige områder i vulva bliver berørt med en vatpind for at lokalisere hvor smerterne sidder.
Lægen vil også stille nogle spørgsmål til sygdomshistorien. Da vulvodyni i flere tilfælde kan have en sammenhæng med spændte muskler, vil lægen også tit undersøge bækkenbundsmuskulaturen.
Behandling af vulvodyni vil ofte kræve et tværfagligt forløb. Se mere her.
Flere former for vulvodyni
Vulvodyni er en bred betegnelse for en lidelse, hvor symptomerne kan opleves forskelligt fra kvinde til kvinde. Vulvodyni inddeles af International Society for the Study of Vulva Vaginal Disease (ISSVD) i forskellige kategorier2:
Lokation:
- Lokaliseret (ofte ved skedeindgangen)
- Generaliseret (i hele eller dele af underlivet)
Hyppighed:
- Provokeret (det gør kun ondt ved berøring)
- Uprovokeret (det gør ondt uden berøring)
Varighed:
- Primær (smerterne opstår før seksuel debut)
- Sekundær (smerterne opstår først efter den seksuelle debut)
I det næste vil vi forklare de enkelte kategorier nærmere:
Lokation
Vulvodyni inddeles efter, hvor i underlivet smerten findes:
- Lokaliseret vulvodyni – smerten begrænser sig til et bestemt område, ofte i skedeindgangen eller ved klitoris. Disse former for vulvodyni bliver ofte kaldt vestibulodyni (vulvodyni i vestibulen/skedeindgangen) eller klitorodyni (vulvodyni i klitoris)
- Generaliseret vulvodyni – det gør ondt i hele eller store dele af underlivet
- En mixed tilstand hvor du både har lokaliseret og generaliseret vulvodyni
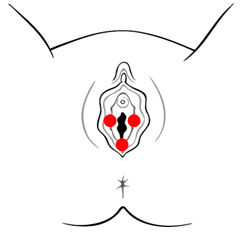
Billedet er en illustration af en vulva. De røde prikker viser hvor du kan have smerter ved lokaliseret vulvodyni. Smerterne kan også være lokaliseret til klitoris, så hedder det klitorodyni. (Foto er lånt med tilladelse fra nva.org).
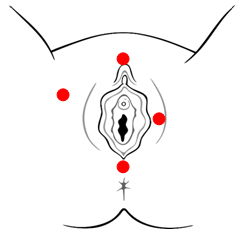
Billedet er en illustration af en vulva. De røde prikker viser hvor du kan have smerter ved generaliseret vulvodyni. Her er smerterne mere diffuse og sværere at lokalisere præcist hvor de kommer fra. (Foto er lånt med tilladelse fra nva.org).
Hyppighed
Både generaliseret og lokaliseret vulvodyni inddeles efter, om den er provokeret eller uprovokeret:
- Provokeret – smerterne opstår kun, når området berøres
- Uprovokeret – smerterne opstår, selvom der ikke er berøring
- En slags mixed tilstand, hvor der både er provokerede og spontane smerter
Som oftest hører lokaliseret og provokeret vulvodyni sammen, dvs. at du har et konkret sted, der gør ondt ved berøring. Generaliseret og uprovokeret vulvodyni hører også oftest sammen, så du har smerter i et større, mere uspecifikt område. Du kan dog også have en blanding af det hele (en mixed tilstand).
Har du provokeret vulvodyni, føler du smerte ved berøring eller tryk, som ikke burde gøre ondt. Symptomerne beskrives ofte som brændende, sviende, skarp, stikkende, skærende smerte. Det kan være smerter ved penetration, indsætning af tampon eller gynækologisk undersøgelse, mens andre oplever smerte ved den mindste berøring, som ved at cykle, gå en tur, bruge stramme bukser eller trusser. Smerten kommer altid i sammenhæng med, at området bliver provokeret. Det kan være øjeblikkeligt eller op til dage efter, men hvis det ramte område ikke bliver provokeret, mærker du slet ikke ubehaget.
Uprovokeret vulvodyni opstår uafhængigt af, om området berøres. Symptomerne beskrives ofte som brændende, sviende, stikkende, ømhed, men kan også være kløe og irritation. Det smertefulde området kan være hele underlivet, den ene side eller et punkt. Det smertefulde område kan variere og “rykke rundt”.
Nogle kvinder oplever en konstant smerte, mens andre kan have smertefrie perioder i timer, dage eller uger ad gangen. For nogle betyder underlivssmerterne, at de ikke kan have samleje, mens for andre gør det hverken fra eller til.
Varighed
Man skelner også mellem:
- Primær vulvodyni – smerterne opstår før seksuel debut.
- Sekundær vulvodyni – smerterne opstår først efter den seksuelle debut. Penetrationssex har været muligt uden smerter tidligere.
Hvorfor får nogle vulvodyni?
Vi ved ikke hvorfor nogle kvinder får vulvodyni, men forskere arbejder på at lære mere om årsagen, og der er mange teorier.
Ifølge International Society for the Study of Vulva Vaginal Disease (ISSVD) kan der hos nogle kvinder med lokaliseret, provokeret vulvodyni ved en biopsi påvises, at det smertefulde område har et øget antal nerveender, og at der er tegn på inflammation.
Ved generaliseret vulvodyni kender vi heller ikke årsagen, men ISSVD skriver, at det er muligt, at det er en kronisk lidelse i de nerver, som går ned til vulva. Disse nerver i vulva sender en besked til hjernen om smerte, når de i virkeligheden skulle sende en besked om berøring, tryk, varme eller stræk. Normale følelser bliver af hjernen opfattet som unormale og resulterer i hypersensitivitet.
Selvom årsagen til vulvodyni er ukendt, findes der flere teorier. Det er sandsynligt, at det er en kombination af faktorer, der kan udløse vulvodyni og det vil være forskelligt fra kvinde til kvinde.
Her er nogle af teorierne:
Svamp
En af teorierne er, at tilbagevendende svampeinfektioner eller lokal behandling af svamp med salver kan forårsage vulvodyni, uden at det er sikkert bevist.
I øvrigt viser erfaring, at mange kvinder med vulvodyni har fået talrige behandlinger for svamp, uden at de nødvendigvis har haft en svampeinfektion. Svie og kløe kan være symptomer på svampeinfektion, men det kan også være symptom på vulvodyni. Kløe er dog ikke et udbredt symptom på vulvodyni, men det kan forekomme, og man kan også have svampeinfektion, uden at det klør. Derfor er det vigtigt, altid at blive podet for svamp ved symptomer.
Hormonforandringer
Undersøgelser viser at der kan være mulige sammenhænge med p-pillebrug og udvikling af vulvodyni. Mange kvinder vælger at stoppe på p-piller for at se, om det har en effekt.
Muskelspændinger
Muskelspændinger i bækkenbunden ses hyppigt hos kvinder med vulvodyni. Om det er på grund af smerterne, at de får muskelspændinger eller muskelspændingerne er med til at udvikle vulvodyni, vides dog ikke.
Flere nervefibre
Undersøgelser viser, at der hos kvinder med vestibulodyni (vulvodyni lokaliseret ved vestibulen/skedeindgangen) kan ses et højere antal nervefibre end hos kvinder uden vulvodyni, og at der er en kronisk inflammation tilstede uden, at der ses tegn på infektion. Det er muligt, at vulvodyni har en neuro-inflammatorisk sygdomsproces i lighed med andre kroniske smertetilstande.
Behandling af kønsvorter
Forskning tyder på, at HPV (Human papillomavirus) ikke fører til vulvodyni, men at lokalbehandling af kondylomer (kønsvorter) kan forårsage vulvodyni. Denne type behandling kan være kryoterapi, kirurgi, elektrokaustik og CO2 – laserbehandling samt trikloreddikesyre.
En særlig type kvinde?
Vulvodyni rammer alle kvinder på tværs af etnicitet og alder 3. Kvinder med vulvodyni er desuden psykologisk sammenlignelige med kvinder uden vulvodyni 4. Tidligere blev det påstået, at kvinder med vulvodyni var særligt “flinke piger” med høje krav til sig selv. Dette er ikke blevet bevist. Antagelsen skyldes formentligt, at det typisk er kvinder med et særligt overskud, som vedbliver med at opsøge læge for at afhjælpe deres smerter og dermed dem, lægerne oftest ser.
Andre årsager til underlivssmerter og smerter ved samleje
Der findes mange andre lidelser og sygdomme, som kan give smerter i underlivet. Det er ikke sikkert, at det er vulvodyni, du har.
Læs mere om dem her.
Vil du læse mere?
Vi har samlet relevante bøger, videoer og blogs her.
Der er hjælp at hente!
Vi har researchet, så du kan få hjælp det rette sted.
